白内障の治療
〇白内障とは
白内障とは、目の中にある水晶体(レンズの役割をしています)が黄白色や茶褐色ににごり、視力が低下して物がかすんだり、ぼやけて見えたりするようになる病気です。白内障で一番多い原因は、加齢によるものです。特別な原因がなくても年齢とともに誰にでも起こります。
白内障の場合、下記のような自覚症状となって現れることがあります
- ものがかすんで見える
- まぶしくなる
- ものが二重、三重に見える
- めがねやコンタクトで調整しても、文字などが読みづらい
- 目が疲れやすい
- 色が鮮やかに見えない
- 裸眼での視力が不安定である
〇白内障の治療
白内障の治療は点眼、手術がありますが、点眼には進行を抑制する効果しか期待できないため、見やすくするためには手術が必要になります。
〇手術を受ける目的
視力低下やかすみ目の自覚があり、その改善を希望される場合には手術を行うことになります。
但し、緑内障を合併している場合には、水晶体の濁りが少なくても早めに手術を行うことがあります。
また、白内障が進めば手術が難しくなるため、合併症の危険性が高くなることがあります。
〇白内障手術とは
現在一般的に行われている白内障手術は濁った水晶体を細かい振動で砕いて取り除き、眼内レンズに置き換える手術が行われております。とても細かく高度の技術が要求される顕微鏡下の手術です。
当院では日帰りにて主に、2.4mmという極小の切開で行う安全で侵襲の少ない手術をしています。
手術において水晶体を取り除くため、レンズの役割を行う眼内レンズを挿入し見え方を補っています。
〇手術申し込みについて
当院では副院長の外来日である火曜日・金曜日の終日、木曜日午前にご来院ください。
眼科の検査、診察を行い、患者様の状態に応じて手術を予約させていただいております。
診察の際には散瞳薬という目薬にて瞳孔を開いて、白内障の程度やその他に眼の病気が認められないか確認いたします。この散瞳薬を用いて瞳孔を開くと、5~6時間程度運転が困難になりますので、ご自身の運転以外で来院してください。
眼科の検査は近視、遠視、乱視の度合いを測る検査、手術に耐えることのできる目かどうかの検査、眼底検査、眼内レンズの度数を決めるために眼の長さを測る検査など行います。
後日、全身状態を確認するために血液検査を行い、全身の状態から手術に差支えがないかどうかを確認するために(木曜日午前・予約外来)再診していただきます。
〇手術日の流れ
手術の当日は来院後抗生剤の内服と眼圧を下げる内服を行っていただき、瞳孔を広げるための目薬をして手術室に入ります。手術室に入るとリクライニングシートに座っていただきますと椅子が倒れていきます。合わせて、心電図や血圧計を装着させていただきます。患者様はそのまま仰向きに寝ていただき、目の周りの消毒を行います。
顕微鏡の光で始めはまぶしいですが、徐々に慣れていきますので、そのまま正面をみておいてください。
目薬による麻酔(点眼麻酔)のあと、場合によっては目の周りにも麻酔(テノン嚢下麻酔、球後麻酔)を行います。
水晶体を摘出するための出口を作った後、水晶体を包んでいる膜を切開します。
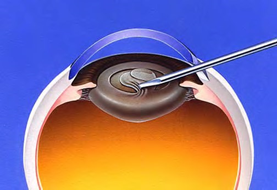
超音波の機器を挿入し、濁った水晶体を細かく砕いて吸引します。
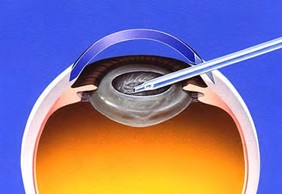
空になった水晶体を包んでいた袋の中に眼内レンズを挿入します。
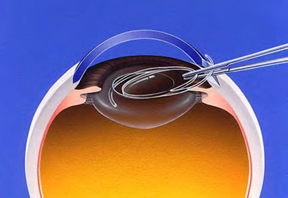
眼内レンズの固定を確認して手術を終了します。
手術は約10~20分程度で終わります。手術中は急に動いたり、咳、くしゃみ、いきみは危険ですので、何かございましたらお声かけください。
当院では手術を受けられる方の安全性のため、術後5〜10分程度安静室にてお休みいただき、その後も5〜10分程度は院内にて待機していただくようにしております。
また、術後の安静、眼帯の除去、点眼、入浴、洗顔、洗髪などは術前の検査外来日に説明と合わせて表にしてお渡しさせていただいておりますので、じっくりをお読みください。
〇手術の危険性、合併症など
手術自体は昔と比べて格段に安全になっておりますが、合併症がゼロではありません。
術中合併症としては
- チン氏帯断裂、後嚢破損、水晶体落下、硝子体脱出、虹彩脱出
水晶体は薄い膜に包まれた袋状のものがチン氏帯と呼ばれる細いひもで眼内に固定されています。この膜やチン氏帯が弱い方(100人に1人程度)の場合、通常の白内障手術のように袋の中に眼内レンズを挿入し固定することが困難となります。その場合、術中の判断にて袋を取り除いて直接目に眼内レンズを固定することがあります。
- 駆逐性出血
手術中に眼圧が急に下がったり、いきみやくしゃみなどで眼圧が急に上がったりすることで起こる脈絡膜からの出血です。超音波白内障手術が導入される前には見られることもありましたが、現在は頻度が少なくなり、駆逐性出血による失明もほとんどなくなりました。万一発生した場合には、いったん手術を中止の上、後日再手術を行うことになります。
- 球後出血
かつては白内障手術でも局所麻酔として、球後麻酔という目の奥に麻酔を行っておりました。その麻酔の影響で目の奥に出血を起こすことで神経を圧迫し、視力障害や圧痛を感じることがありました。現在は白内障手術において球後麻酔を行うことが少なくなっており、発生の頻度は低下しておりますが、疼痛が強い場合や、眼球の動きが激しい場合には追加で球後麻酔を行う場合があります。球後出血が発生した場合には、いったん手術を中止の上、出血が改善した段階で再度手術を行うことになります。
- 血圧上昇、徐脈
手術ではさまざまな薬剤を使用しております。薬剤の副作用だけでなく、患者様の緊張なども合わさって血圧上昇や徐脈がみられることがあります。当院では手術中に心電図、血圧計を装着していただき、異常が見られた際には点滴など施行させていただくことがあります。
術後合併症
- 感染症、眼内炎
感染性眼内炎はばい菌が目の中に増殖して目の障害をきたす病気です。予防としては術前、術後に抗生剤の点眼、消毒、抗生剤内服など行っておりますが、全国の平均で2000人に1人発症するといわれています。特に術後2-3日の時点で発症する眼内炎は急激に悪化することがあり、失明に至ることもあります。当院では術後翌日、翌々日には必ず診察に来院していただき、術後の感染症が起こっていないかを診察させていただいております。万一発症した場合には早急に眼内に抗生剤を注入したり、眼内に増殖したばい菌を洗い流す必要がありますので、救急対応の可能な病院へ紹介させていただくことになります。
また、眼内レンズを挿入することで、異物反応による拒絶反応が5000人に1人程度おこることもあります。点眼や内服、点滴にて経過観察を行いますが、治療できない場合には後日眼内レンズを摘出することもあります。
- 後発白内障
眼内レンズを挿入した水晶体の袋が再び混濁して起こります。白内障手術後のうち5~20%程度に起こるといわれております。治療として点眼や内服による後発白内障発症の抑制が研究されてはいるものの、いまだに実用化されているものはなく、現在は混濁した水晶体後嚢をYAGレーザーにて切開して混濁を取り除く治療が行われております。レーザーに関しては特に痛みはなく、日帰りでの対応が可能な病気です。(治療日には瞳孔を散瞳しますのでご自身での運転はできません)
- 術後高眼圧
手術の影響で一過性に眼圧が上がることがあります。眼圧上昇を認めていた場合には、内服や点眼にて経過観察を行うか、術翌日以降の診察にて眼圧を下げる処置を行うことがあります。
一過性のことが大半ですが、術後に眼圧上昇が続くようなら、眼圧を下げるための手術を後日追加することもあります。
- 水泡性角膜症
頻度はかなり低いものですが、角膜という目の表面にある透明な部分が混濁してしまう病気です。
当院では手術に際して角膜細胞を保護する処置を行ったうえで手術を施行させていただいております。
万一、混濁が強くなってしまった場合には角膜を取り換える手術が必要になりますのが、当院では角膜移植は行っておりませんので、角膜移植が可能な病院へご紹介させていただきます。
- 創部離開
当院では2.4㎜の極小切開で行っているため、創部(傷)を縫い合わせることをせずとも創部がふさがりますが、糖尿病や外傷、術後にぶつけたなど創部が治りにくい方の場合には、極小の糸で縫い合わせることがあります。